Cisnes negros: Ébola y COVID-19

Durante mucho tiempo se creyó que los cisnes solamente podían ser blancos hasta que se encontraron cisnes negros en Australia. Aunque este descubrimiento fue chocante en su época, cuando se analizó la cuestión a posteriori siempre pareció previsible y lógico que los cisnes pudieran ser negros.
La metáfora del cisne negro es habitualmente empleada en economía para designar un hecho que se considera inesperado o altamente improbable, que genera un gran impacto y que, en retrospectiva (es decir, una vez ha sucedido), parece lógico pensar que se pudo haber predicho1.
Ciertamente, la repentina irrupción de la COVID-19 para muchos ha sido una desagradable sorpresa o, directamente, un auténtico desastre. Incontables planes, proyectos, ilusiones y vidas han sido destruidos por el advenimiento de este terrible cisne negro, que parece haber surgido de la nada.
A principios de junio de 2020, comenzando un proceso de desescalada en España, las cifras globales del coronavirus son sorprendentes: más de seis millones de infectados y más de 370 000 muertes2. A este terrible cómputo de pérdidas humanas hay que sumarle, además, el daño que ha sufrido la economía mundial y que algunos expertos ya califican como el mayor desde la Gran Depresión de 19303.
La COVID-19 ciertamente ha golpeado duramente nuestro mundo y nos ha dejado frente a un futuro incierto. Y una pregunta asalta a muchos: ¿pudo haberse evitado?¿Pudo haberse previsto?
El tiempo de confinamiento ha sido fértil para la reflexión, y han salido a la luz numerosos elementos «proféticos» con menor o mayor base lógica:
En una TED-talk realizada hace cinco años, el famoso multimillonario fundador de Microsoft, Bill Gates, ya advirtió de la grave amenaza que supondría una posible enfermedad contagiosa en el actual mundo hiperconectado4.
Los amigos de lo esotérico apuntan a un libro de 2008 escrito por la futuróloga Sylvia Browne, en el que se habla expresamente de una enfermedad similar a una neumonía que azotará al mundo en 20205. Tampoco han escaseado aquellos que han buscado en el coronavirus señales del apocalipsis bíblico6.
Al margen de fake news, visiones arcanas y previsiones racionales, lo cierto es que los heraldos del coronavirus ya han estado aquí; y han sido largamente ignorados por mucho tiempo.
Estos heraldos han sido otras enfermedades contagiosas epidémicas, tales como el SARS7, el SIDA8 y, especialmente, el ébola. Todas ellas han puesto de manifiesto la existencia de una debilidad sistémica a nivel global a la hora de enfrentarnos a este tipo de emergencias.
Probablemente, muchas personas en la actualidad recuerden la pequeña conmoción que se vivió en 2014 en España a raíz del ébola. Todo comenzó cuando Miguel Pajares9, un religioso español, se contagió con esta enfermedad mientras trabajaba en el África Occidental. El padre Pajares fue repatriado y el día 7 de agosto de 2014 llegó a la base aérea de Torrejón de Ardoz, siendo inmediatamente ingresado en el hospital Carlos III de Madrid entre fuertes medidas de seguridad.
A pesar de los intensos cuidados recibidos, el religioso de 75 años de edad falleció el 12 de agosto10. No obstante, una de las auxiliares de enfermería que le atendía, Teresa Romero, se contagió y se convirtió en la primera y única infectada española de ébola fuera de África11. Tras un largo y duro proceso de aislamiento y recuperación, la auxiliar de enfermería superó completamente la enfermedad y España fue declarada «país libre de ébola»12.
Estados Unidos no fue tampoco ajeno al brote de ébola en África. Dos misioneros norteamericanos fueron, igualmente, repatriados una vez resultaron infectados13 y causaron un importante pánico en EE. UU.14.
El origen de ambos casos, el español y el estadounidense, está en la epidemia de ébola que tuvo lugar en 2013 y 2016, en África Occidental, concretamente en los países de Liberia, Sierra Leona y Guinea.
Estas páginas analizarán las principales características del brote de ébola de 2013- 2016, destacando una serie de elementos que pueden establecerse en común con el brote de COVID-19 que nos ha azotado en 2020.
Obviamente, es imposible saber cómo, dónde y cuándo una catástrofe de esta índole volverá a suceder. Las enfermedades surgen, mutan y evolucionan de forma natural, por lo que ningún sistema de predicción o alerta temprana será totalmente eficaz15. No obstante, a pesar de lo anterior, esto no puede encerrarnos en una perspectiva derrotista y victimista. Para enfrentarnos a una futura pandemia, la única forma lógica de actuar pasa por un refuerzo general de las capacidades sanitarias básicas a nivel global y por la mejora de la coordinación y las leyes internacionales16.
Y este objetivo solo puede conseguirse a través del estudio y el análisis de las lecciones que previas crisis nos han enseñado. Con independencia de cómo y cuándo vaya a golpearnos la siguiente pandemia, hay una serie de elementos que podemos analizar y de los que podemos aprender para mejorar nuestras expectativas de cara al futuro.
La comunidad científica tenía conocimiento de la existencia del ébola desde mediados de la década de los 7017, pero nunca había pasado de ser una preocupación menor. Antes de 2013, ya se habían registrado alrededor de 25 brotes de ébola, todos ellos en África Central (Congo, Sudán, Uganda, Gabón, etc.)18. Pero fueron episodios bastante cortos, geográficamente limitados y sin un impacto especialmente llamativo, no pasando muchos ellos de 50-60 muertes, y de unos escasos cientos en los escenarios más graves.
El gran brote en África Occidental probablemente comenzó en Guinea a finales de 2013 y, de una forma totalmente inesperada, alcanzó una gravedad mucho mayor que la suma de todos los casos anteriores. A fecha de noviembre de 2015, aún sin haber sido controlado, dejaba un saldo aproximado de más 11 000 muertos y 28 000 afectados19.
Llama la atención el hecho de que nunca se habían dado casos de ébola en esta zona con anterioridad, por lo que los científicos no esperaban que se pudiera producir esta enfermedad en África Occidental20. Este «factor sorpresa» se sumó a las más que evidentes deficiencias materiales, organizativas, políticas, científicas y de personal que estos países sufrían, ya que todos ellos carecían de un estable y funcional aparato de salud pública21.
La aparición del coronavirus, estando sus orígenes todavía envueltos en misterio, guarda no pocas similitudes con el brote de ébola. Fuera la COVID-19 originado por una zoonosis o por cualesquiera otros motivos, lo cierto es que encontró al mundo con la guardia baja; y que se extendió rápidamente, lo que no es extraño, teniendo en cuenta el enorme nivel de interconexión y globalización actuales22.
A grandes rasgos se conoce como «enfermedad del cuidador» (caregiver’s disease) a cualquier tipo de patología que tenga una alta posibilidad de infectar a la persona que está atendiendo al enfermo23; y, por lo tanto, de convertir a esta persona en un foco de enfermedad. El cuidador puede ser un profesional de la salud, como un médico o una enfermera, o simplemente un miembro de la familia o un amigo que esté tratando al individuo afectado.
Teniendo en cuenta que los cuidadores han de estar en cercano contacto con el paciente, el riesgo de infección que corren al tratar enfermedades contagiosas es más que razonable y evidente. Las «enfermedades del cuidador» son, además, notablemente insidiosas y peligrosas por varios motivos24:
- El primero de ellos es el hecho de que el propio cuidador se convierte en potencial foco de infección y de transmisión. En el caso tanto del coronavirus como del ébola, un paciente sano que acude a su centro de salud puede correr riesgo de ser infectado si es tratado por un médico que esté contagiado.
- En segundo lugar, cabe destacar que este tipo de patologías debilitan la capacidad de la sociedad para luchar contra la propia enfermedad. Atacando a los profesionales de la salud, que son la principal línea de defensa de cualquier país contra las enfermedades y pandemias, se logra debilitar la resistencia general y la capacidad de reacción de dicho país.
- Finalmente, este tipo de aflicciones obliga a los médicos y al resto de personal sanitario a buscar un complejo equilibrio entre el cuidado a los pacientes y su seguridad personal.
A fecha de 18 de mayo de 2020, aproximadamente 51 000 sanitarios españoles han sido infectados25, de un total de 240 000 ciudadanos que han contraído la enfermedad26. Esto hace que la proporción de ciudadanos/sanitarios infectados sea prácticamente de cuatro a uno27.
Durante la crisis del ébola, The Lancet cifró en aproximadamente 600 los casos de trabajadores sanitarios infectados en una muestra de unos 17 000 casos28 totales confirmados. Una proporción de aproximadamente veintisiete a uno29. Casi siete veces menor que el ratio de España. En términos relativos vemos que, en el caso de España y el coronavirus, aproximadamente un 21,25 % de los infectados fueron sanitarios; frente a un 3,5 % en el caso del ébola.
El ébola, no obstante, tiene menor capacidad de contagio. Esta enfermedad solo se transmite entre humanos a través del contacto físico directo con fluidos corporales de un individuo afectado, como pueden ser la sangre y, en menor medida, la saliva30. Este virus también puede transmitirse por contacto con objetos previamente contaminados, pero el riesgo de transmisión a través de las superficies es bajo y, lo más importante, no es un patógeno que se transmita por el aire31.
Incluso con estas características, el ébola fue capaz de expandirse con enorme rapidez. No obstante, si se compara con el coronavirus, vemos que este último se transmite a mucha mayor velocidad y más fácilmente.
La principal vía de transmisión de la COVID-1932 es el contagio de persona a persona a través de gotículas que salen disparadas por la nariz o la boca de un individuo infectado, sea al toser, estornudar, respirar o hablar. El virus en estas gotículas, además, puede permanecer activo en superficies por períodos de tiempo considerables.
Si bien la capacidad de contagio de ambas enfermedades no resulta comparable, siendo mucho mayor la de la COVID-19, es evidente que ambas son «enfermedades del cuidador». Para hacer frente a una patología así se hace imprescindible la disponibilidad de equipos de protección33 para el personal sanitario. Esto enlaza con la siguiente consideración: la falta de medios.
Las sociedades del África Occidental afectadas por el ébola eran vulnerables, pues acababan de salir de años de guerra (Liberia y Sierra Leona) y de una dictadura (Guinea). Debido a esto, carecían de los medios34 sanitarios necesarios para hacer frente de manera eficaz a una emergencia. Obviamente, resulta injusto comprar el sistema sanitario de cualquiera de estos países con el de España y, sin embargo, aparecen algunas similitudes interesantes.
Ligado con el punto anterior, cabe destacar que gran cantidad de médicos y enfermeras, en ambos casos, fueron infectados por no disponer de equipos de protección individual35. Tanto en el escenario africano como en el español36, pese a las diferencias entre el presupuesto y la calidad del sistema sanitario en estos países, la escasez de equipos de protección individual (EPI).
Del mismo modo, uno de los mayores problemas durante la crisis del ébola fue la ausencia de pruebas de diagnóstico rápidos y fiables para determinar si una persona estaba infectada o no37. El tiempo es un factor clave para gestionar una enfermedad contagiosa, y disponer de test rápidos tiene un beneficio doble:
- En primer lugar, un test rápido es sinónimo de seguridad individual para el paciente. Reduciendo la cantidad de tiempo que el paciente supuestamente enfermo debe pasar aislado o esperando el resultado del test en el centro de salud, junto con otros individuos que pueden estar infectados, se reduce la probabilidad de que el supuesto paciente se contagie.
- En segundo lugar, saber con inmediatez si un individuo está infectado o no permite cortar las cadenas de transmisión con mayor rapidez. La pronta identificación de un infectado permite localizar y aislar a las personas que han estado en contacto con él, lo que supone una mayor seguridad para la comunidad en su conjunto.
La gran diferencia en el número de contagios, infinitamente superior en el caso del coronavirus, no obstante, puede justificar estas carencias de material en el caso de España. Pero, incluso teniendo en cuenta esta consideración, la debilidad sistémica sigue siendo patente en la carencia de dichos equipos.
Resulta bastante llamativo que tanto los países africanos afectados por el ébola como España hayan adolecido de problemas similares en este aspecto, especialmente si se compara el gasto en sanidad de estos países:
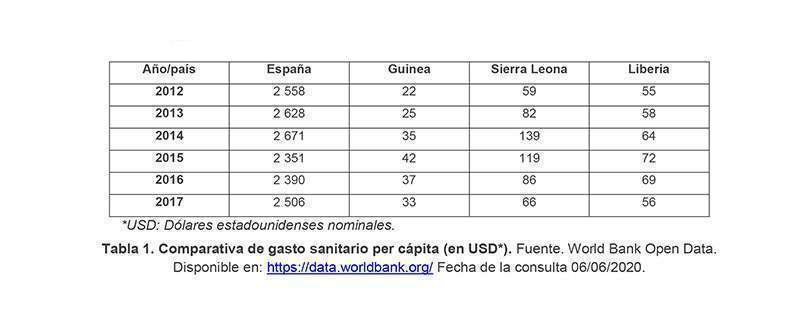
Estas breves consideraciones apuntan, pues, a que la COVID-19 ha venido a demostrar lo que con el ébola se pudo prefigurar: que existe a una debilidad sistémica a nivel mundial para enfrentarnos a este tipo de catástrofes38. Y esto no es solamente un problema aislado, propio de países especialmente pobres o de débiles sistemas sanitarios, sino que incluso países plenamente desarrollados y económicamente pudientes quedan vulnerables.
Vistas las consideraciones anteriores cabe preguntarse: ¿qué es necesario, pues, para aplacar posibles pandemias futuras? La debilidad sistémica general a nivel mundial debe apuntalarse especialmente en dos dimensiones íntimamente relacionadas.
La primera y más evidente propuesta para frenar futuras pandemias es simple: aumentar el gasto global en sanidad. Cuantos más recursos y medios haya a disposición del sistema sanitario de un país, más fácil resultará detectar y controlar posibles brotes de enfermedades potencialmente contagiosas39.
Estos recursos no han de entenderse únicamente como elementos materiales y personales (médicos, medicamentos, edificios, etc.), sino también organizativos (vías de comunicación, compartición de datos, investigación, etc.)40.
Disponer de mayores capacidades nacionales es beneficioso desde dos puntos de vista:
- En primer lugar, de forma preventiva. Un sistema sanitario sólido eleva la calidad y la disponibilidad de la atención médica primaria. Esto, combinado con la creación de mecanismos de alerta temprana funcionales y preparados41, permite identificar de forma pronta y fiable un potencial foco de enfermedad antes de que este se descontrole.
- En segundo lugar, de forma reactiva. En caso de que la prevención falle, un buen sistema sanitario debería disponer de suficientes capacidades de emergencia como para hacer frente a un foco una vez este se ha descontrolado42. En este nivel se harán imprescindibles las reservas de EPI, medicamentos y pruebas de diagnóstico rápido entre otros, así como también la existencia de una sólida infraestructura.
Esta premisa, tan aparentemente sencilla, resulta muy compleja en la práctica, ya que los recursos mundiales son limitados y escasos, y están normalmente vinculados a prioridades políticas cambiantes. Por lo tanto, es ilógico pretender que todos los países puedan gozar de un sistema de sanidad de alta tecnología y perfectamente equipado43. No obstante, sí sería necesario que cada país tuviera, por lo menos, un mínimo de capacidad para poder detectar y contener brotes de enfermedades potencialmente contagiosas.
En aquellos países que no pudieran costearse por sí solos tales sistemas básicos, se haría necesaria la ayuda y la financiación internacionales, y esto conecta con el siguiente punto.
Desde un punto de vista puramente realista, especialmente en un mundo tan interconectado como el actual, parece lógico pensar que la cooperación internacional en materias de salud es una decisión muy racional. Esto es así debido a que una enfermedad que surge en la parte más recóndita del mundo puede llegar a cualquier país en apenas unas horas o días.
Desde este punto de vista se pueden justificar fácilmente las inversiones en el desarrollo de los sistemas sanitarios de otros países, especialmente en aquellos más débiles, ya que a largo plazo este gasto resulta positivo y redunda en una mejora general de la seguridad sanitaria del país inversor44. Beneficios políticos a corto y medio plazo también pueden derivarse de este gasto, por ejemplo, al ofrecer una imagen de país comprometido y solidario.
No obstante, ante una enfermedad contagiosa que ya ha aparecido, la reacción natural de un país puede ser cerrar fronteras con el fin de protegerse. Aunque esta decisión puede ser legítimamente razonada y defendida por muchos, existe un consenso generalizado a nivel científico sobre el hecho de que no es efectiva45 por varios motivos:
- En primer lugar, porque el nivel de globalización actual hace prácticamente imposible un aislamiento absoluto de cualquier país.
- En segundo lugar, porque imponer medidas restrictivas sobre un país que está sufriendo el brote de una enfermedad potencialmente contagiosa tiene poderosos efectos adversos sobre dicho país. Esto puede comprometer seriamente su capacidad para enfrentarse a la enfermedad, ya que:
- Puede desincentivar la llegada de voluntarios y cooperantes al país. Esto puede suceder si se imponen condiciones de cuarentena o seguridad muy gravosas46, o si la presión mediática genera una sensación de miedo o peligro especialmente potente.
- Conectado con lo anterior, estas medidas aislacionistas pueden, igualmente, reducir la cantidad de suministros y ayuda que ese país puede recibir. Por ejemplo, a través de la limitación de vuelos.
- Finalmente, y en el plano social, esta actitud contribuye a la estigmatización47 de los ciudadanos del país afectado, como se vio en el caso del colectivo chino en España48. También se puede estigmatizar a las personas que han estado recientemente en el país en cuestión, sean nacionales o no.
El pánico, no obstante, puede fácilmente sobreponerse a la razón, y las decisiones políticas pueden ser tomadas ignorando la evidencia científica.
Así, visto que el aislamiento y el cierre de fronteras no suelen ser medidas eficaces, la cooperación internacional emerge como la clave para subsanar un problema que a todos los países concierne, pero que ninguno de ellos tiene la capacidad para afrontar por sí solo49.
Por lo tanto, para controlar el ébola, el coronavirus, o cualquier enfermedad contagiosa que traiga el futuro, se necesitan firmes esfuerzos internacionales y la coordinación de todos los países.
Estos esfuerzos internacionales deben ser canalizados y coordinados a través de leyes e instituciones concretas. La Organización Mundial de la Salud (OMS) es, con razón, la primera institución en la que hay que pensar cuando se tratan estos temas.
Menos conocido es el Reglamento Sanitario Internacional (IHR por sus siglas en inglés). Este instrumento de derecho internacional jurídicamente vinculante fue adoptado en 1969 y, precisamente, tiene como fin prevenir que las emergencias de salud a nivel nacional puedan trascender y convertirse en crisis internacionales50. En la época, no obstante, estas regulaciones se referían en exclusiva a un número tasado de enfermedades, concretamente a la viruela, el cólera, la fiebre amarilla y la peste.
El continuo y acentuado proceso de globalización que trajo consigo el inicio del milenio, así como el surgimiento de nuevas enfermedades y epidemias pronto dejaron estas limitadas regulaciones obsoletas e inoperables, por lo que fueron revisadas en 200551, entrando en vigor en 2007.
Estas nuevas regulaciones son más flexibles, puesto que ya no se refieren a enfermedades concretas, sino a «toda dolencia o afección médica, cualquiera sea su origen o procedencia, que entrañe o pueda entrañar un daño importante para el ser humano»52. Este reglamento también conmina a los países signatarios a desarrollar sus «capacidades fundamentales», constituyendo sistemas sanitarios relativamente estables, capaces de detectar y aplacar eventos de este tipo53.
No obstante, estas regulaciones adolecen de los mismos defectos que la mayoría de figuras legales internacionales: la falta de mecanismos efectivos de implementación y responsabilidad, y la ausencia de capacidad coercitiva; con el añadido adicional de la falta de financiación para muchos países que no pueden costearse sistemas sanitarios más sólidos por sí mismos54. Además, según este reglamento, cada país es el último responsable de la autoevaluación de sus capacidades por lo que, evidentemente, estos buscan ofrecer datos y resultados positivos, en cualquier caso.
Es en este punto donde el rol de la OMS se hace imprescindible como un organismo supranacional, neutral e independiente capaz de coordinar esta labor55. Para ello, no obstante, la organización debe contar con las capacidades materiales, personales y organizacionales suficientes.
A este respecto y, teniendo en cuenta que la OMS se nutre mayoritariamente de las donaciones voluntarias de países e instituciones56, su papel de moderador neutral puede verse fácilmente en tela de juicio si se sospecha que estos donantes, de algún modo, están fijando la agenda de la organización.
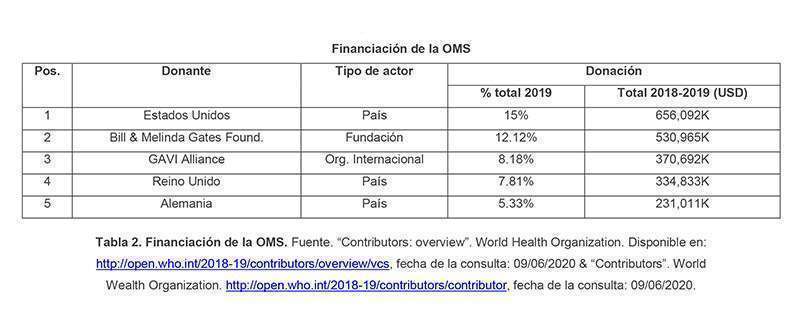
A esta posible falta de confianza en la OMS se debe sumar el hecho de que los países tienen pocos incentivos y muchos recelos a la hora de informar sobre el surgimiento de enfermedades potencialmente pandémicas en su territorio57. La presión mediática y el miedo que tal declaración provoca puede tener consecuencias catastróficas para el país, tanto desde el punto de vista económico como político y social.
Solo una mejora y refuerzo significativos de los mecanismos de gobernanza y coordinación internacionales, especialmente de la OMS, puede llevarnos a cumplir con los preceptos y propósitos que buscan las Regulaciones Mundiales para la Salud. Llegar hasta este punto, no obstante, requerirá de una gran inversión económica y política que no todos los países o dirigentes apoyarán58, pero que resulta imprescindible para el bien de la humanidad en su conjunto
El coste de estas inversiones será elevado, sin duda, pero el coste de no estar preparados acaba siendo mucho mayor. Y tanto el ébola como el coronavirus han tenido que recordarnos esta dolorosa lección: el surgimiento de enfermedades infecciosas en cualquier parte del mundo es una amenaza para los intereses todos los países… y no estamos preparados para afrontarlas59.
La pandemia de la COVID-19 que nos azota actualmente presenta ciertas similitudes con la epidemia de ébola que golpeó el África Occidental entre 2013 y 2016. Aunque estas enfermedades y sus circunstancias son radicalmente diferentes, sí se pueden establecer ciertas analogías que, en su conjunto, nos muestran la existencia de ciertas debilidades sistémicas.
En primer lugar, hay que destacar que ambas enfermedades aparecieron de forma aparentemente repentina y se extendieron con rapidez. Ambas son, igualmente, «enfermedades del cuidador» que suponen una grave amenaza para el personal sanitario de un país, especialmente si se carece de recursos materiales suficientes.
A pesar de las enormes diferencias económicas, la escasez de medios, especialmente pruebas de diagnóstico rápido y equipos de protección individual, fueron un problema tanto para los países africanos como para España.
Con el fin de mejorar nuestra capacidad de reacción de cara a futuras pandemias se hace necesario, pues, invertir en la mejora de las capacidades sanitarias básicas de todos los países, profundizando en la cooperación internacional; así como reforzar las normas (el Reglamento Sanitario Internacional) y las instituciones internacionales (OMS).
En un mundo tan globalizado como el nuestro, las pandemias son un peligro real, una amenaza para todos los países que ninguno de ellos puede prevenir y aplacar por sí solo.
En 2014, el ébola nos dio un toque de atención sobre el peligro real que una pandemia puede suponer a nivel mundial, y sobre la escasa preparación y la debilidad sistémica de las que adolecemos. Ahora, en el escenario postcoronavirus, nos debemos preguntar si de verdad pudimos estar preparados para afrontar una enfermedad como esta y, lo que es más importante, si sabremos extraer las enseñanzas necesarias que nos permitan prepararnos para la siguiente.
Quizá aprendamos la lección o quizá volvamos a creer que todos los cisnes son blancos.
Edgar Jiménez García*
Máster en Geopolítica y Estudios Estratégicos
Universidad Carlos III de Madrid
1-“¿Qué es un cisne negro?”, El Orden Mundial. Disponible en: https://elordenmundial.com/que-es-un- cisne-negro/ Fecha de la consulta 01/06/2020.
2-“Johns Hopkins COVID-19 Case Tracker”, Johns Hopkins University of Medicine. Disponible en: https://coronavirus.jhu.edu/map.html Fecha de la consulta 01/06/2020.
3-“Coronavirus: Worst economic crisis since 1930s depression, IMF says”, BBC News, 9 de abril de 2020. Disponible en: https://www.bbc.com/news/business-52236936 Fecha de la consulta 01/06/2020.
4-GATES, Bill. “¿La próxima epidemia? No estamos listos”, TED talks. Disponible en: https://www.ted.com/talks/bill_gates_the_next_outbreak_we_re_not_ready?language=es Fecha de la consulta 01/06/2020.
5-“Una futuróloga predijo el coronavirus en 2008”, La Vanguardia, 12 de marzo de 2020. Disponible en: https://www.lavanguardia.com/television/20200312/474098133020/coronavirus-futurologa-predijo-covid- 19-sylvia-brown-end-of-days-libro.html Fecha de la consulta 01/06/2020.
6-RIVERA, Selene. “Coronavirus, ¿el principio de un Apocalipsis? Experto responde 6 desafiantes preguntas”, Los Ángeles Times, 17 de abril de 2020. Disponible en: https://www.latimes.com/espanol/california/articulo/2020-04-17/es-el-coronavirus-el-principio-del-fin-del- mundo-ellos-lo-afirman Fecha de la consulta: 01/06/2020.
7-“Síndrome Respiratorio Agudo Severo (SARS)”, Organización Mundial de la Salud. Disponible en: https://www.who.int/topics/sars/es/ Fecha de la consulta: 05/06/2020.
8-“Síndrome de Inmunodeficiencia Humana (SIDA)”, Organización Mundial de la Salud. Disponible en: https://www.who.int/topics/hiv_aids/es/ Fecha de la consulta: 05/06/2020.
9-“El padre Miguel Pajares, 18 años entregado a las misiones y los enfermos”, El Mundo, 12 de agosto de 2014. Disponible en: https://www.elmundo.es/salud/2014/08/12/53e9e220e2704ea6448b4572.html Fecha de la consulta: 02/06/2020.
10-LÓPEZ, Ángeles. “Fallece el sacerdote Miguel Pajares afectado por el virus del ébola”, El Mundo, 12 de agosto de 2014. Disponible en: https://www.elmundo.es/salud/2014/08/12/53e9d061ca4741e0518b456c.html Fecha de la consulta: 02/06/2020.
11-EFE, “Teresa Romero, la primera infectada por el ébola en España: “Lo más duro fue que me culparan del contagio”, La Vanguardia, 6 de octubre de 2019. Disponible en: https://www.lavanguardia.com/vida/20191006/47841123449/teresa-romero-ebola-espana.html Fecha de la consulta: 02/06/2020.
12-TORRES, Alejandra. “La OMS comunica a Sanidad que España está libre del ébola”, El País, 2 de diciembre de 2014. Disponible en: https://elpais.com/politica/2014/12/02/actualidad/1417522554_690731.html Fecha de la consulta: 02/06/2020.
13-SOTERAS, Ana. “Cuando el ébola llegó a España y a Estados Unidos, el mundo despertó”, EFE, 2 de agosto de 2015. Disponible en: https://www.efesalud.com/cuando-el-ebola-llego-a-espana-y-a-estados- unidos-el-mundo-desperto/ Fecha de la consulta: 02/06/2020.
14-MOON, Suerie et al. “Will Ebola change the game? Ten essential reforms before the next pandemic. The report of the Harvard-LSHTM Independent Panel on the Global Response to Ebola”, The Lancet, Vol. 386, November 28, 2015; p. 2206. Disponible en: https://www.thelancet.com/pdfs/journals/lancet/PIIS0140-6736(15)00946-0.pdf Fecha de la consulta: 04/06/2020.
15-Ídem, pp. 2208-2210.
16-Ídem, p. 2217.
17-FARMER, Paul. “Diary: Ebola”, London Review of Books, Vol. 36 Nº. 20, 23 de octubre 2014. Disponible en: https://www.lrb.co.uk/the-paper/v36/n20/paul-farmer/diary Fecha de la consulta: 04/06/2020.
18-REWAR, Sudash & MIRDHA, Dashrath. “Transmission of Ebola Virus Disease: An Overview”, Annals of Global Health, 80, Nº6, pp. 444–451, p, 444.-446. Disponible en: https://annalsofglobalhealth.org/articles/abstract/10.1016/j.aogh.2015.02.005/ Fecha de la consulta: 04/06/2020. ; SEVILLA, Beatriz. “Casos y fallecimientos registrados por el virus del ébola 1976-2018”, Statista. Disponible en: https://es.statista.com/estadisticas/636550/casos-y-fallecimientos-registrados- por-el-virus-del-ebola/ Fecha de la consulta: 02/06/2020.
19-SUERIE, Moon et al. Op. Cit., p, 2205.
20 -Ídem, p. 2006.
21 -Ídem, p. 2209.
22-Ídem, p. 2205.
23-“Editorial: Ebola: protection of health-care workers”, The Lancet, Vol., 384, diciembre 20/27, 2014, p. 2174; FARMER, Paul. “The Caregivers’ Disease”, London Review of Books. Vol. 37, Nº10, 21 de mayo de 2015. Disponible en: https://www.lrb.co.uk/the-paper/v37/n10/paul-farmer/the-caregivers-disease Fecha de la consulta: 06/06/2020.
24-FARMER, Paul. “Diary: Ebola”. Op. Cit.
25-ARROYO, Jesús & LEO, Javier. “Coronavirus: estadística de profesionales sanitarios contagiados en España”, Redacción médica. Disponible en: https://www.redaccionmedica.com/secciones/interactivos/coronavirus-medicos-contagiados-sanitarios- 5123 Fecha de la consulta 06/06/2020.
26-“Johns Hopkins COVID-19 Case Tracker”, Op. Cit., fecha de la consulta 06/06/2020.
27-Nótese que los 51 000 sanitarios infectados, al formar parte de la población, deben ser sustraídos del cómputo total. 240 000-51 000=189 000. Por otro lado, 189 000/51 000 = 3,7.
28 -“Editorial: Ebola: protection of health-care workers”. Op. Cit., p, 2174.
29-Siguiendo la lógica anterior, 17 000-600=16 400. Por otro lado, 16 400/600=27,3.
30-REWAR, Sudash & MIRDHA, Dashrath. Op. Cit., p. 444.
31-“What we know about transmission of the Ebola virus among humans”, World Health Organization. Disponible en: https://www.who.int/mediacentre/news/ebola/06-october-2014/en/ Fecha de la consulta 04/06/2020.
32-“Preguntas y respuestas sobre la enfermedad por coronavirus (COVID-19)”, World Health Organization. Disponible en: https://www.who.int/es/emergencies/diseases/novel-coronavirus- 2019/advice-for-public/q-a-coronaviruses Fecha de la consulta 04/06/2020. Nótese que estos datos pueden cambiar a medida que se descubra más sobre esta enfermedad.
33-“Editorial: Ebola: protection of health-care workers”. Op. Cit.; FARMER, Paul. “The Caregivers’ Disease”. Op. Cit.
34-En jerga médica se puede hablar de la carencia de staff (personal), stuff (objetos), space (espacio), y systems (sistemas). Véase: FARMER, Paul. “Diary: Ebola”. Op. Cit.
35-FARMER, Paul & MUKHERJEE, Joia. “Ebola’s front lines: Countries need tools to treat patients in their homes and communities”, The Boston Globe, septiembre de 2014. Disponible en: https://www.bostonglobe.com/opinion/2014/09/23/responding-ebola-countries-need-staff-stuff-space-and- systems/ugSFKkOw9S7Ser0p8PGeOK/story.html Fecha de la consulta 06/06/2020.
36-JONES, Sam. “Spain: doctors struggle to cope as 514 die from coronavirus in a day”, The Guardian, 24 de marzo de 2020. Disponible en: https://www.theguardian.com/world/2020/mar/24/spain-doctors-lack- protection-coronavirus-covid-19 Fecha de la consulta 06/06/2020.
37-BHADELIA, Nahid. “Rapid diagnostics for Ebola in emergency settings”, The Lancet, 386, 833-835. Disponible en: https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(15)61119-9/fulltext Fecha de la consulta 06/06/2020.
38-CASTILLO-CHÁVEZ, Carlos. “Beyond Ebola: lessons to mitigate future pandemics”, The Lancet, Volumen 3 (7), julio de 2015, 354-355. Disponible en: https://www.sciencedirect.com/science/article/pii/S2214109X15000686 Fecha de la consulta 09/06/2020.
39-SUERIE, Moon et al. Op. Cit., p. 2205-2206, 2209.
40-Ídem, pp. 2212-2213.
41-FARMER, Paul. “Diary: Ebola”. Op. Cit.
42-PANJAVI, Raj. “Ebola’s Legacy Can Be a Thriving Community Health System”, Open Society Foundations. Octubre de 2014. Disponible en: https://www.opensocietyfoundations.org/voices/ebola-s- legacy-can-be-thriving-community-health-system Fecha de la consulta 06/06/2020.
43-SUERIE, Moon et al. Op. Cit., 2207-2208.
44-Ídem, p. 2207-2208.
45-Ídem, p, 2205-2206. 2209-2010.
46-“Rationality and coordination for Ebola outbreak in west Africa”, The Lancet, Infectious Diseases, Volumen 14, diciembre 2014, p. 1163. Disponible en: https://linkinghub.elsevier.com/retrieve/pii/S1473309914710205 Fecha de la consulta 06/06/2020.
47-PANJABI, Raj. Op. Cit.
48-Por ejemplo, véase: EFE, “Familias de menores chinos denuncian discriminaciones por el coronavirus”, El Periódico, 17 de febrero de 2020. Disponible en: https://www.elperiodico.com/es/sociedad/20200217/familias-menores-chinos-denuncian-discriminacion- coronavirus-7852711 Fecha de la consulta 06/06/2020.
49-GOSTIN, Lawrence et al. “Law’s power to safeguard global health: a Lancet–O’Neill Institute, Georgetown University Commission on Global Health and the Law”, The Lancet, 385, 2015, pp. 1603- 1604. Disponible en: https://scholarship.law.georgetown.edu/facpub/1479/ Fecha de la consulta 06/06/2020; “Rationality and coordination for Ebola outbreak in west Africa”. Op. Cit.
50-“Ebola: what lessons for the International Health Regulations”, The Lancet, vol. 384, 11 de octubre de 2014. Disponible en: https://linkinghub.elsevier.com/retrieve/pii/S0140673614616974 Fecha de la consulta 09/06/2020.
51-Ídem.
52-“Reglamento Sanitario Internacional”, Organización Mundial de la Salud. Prefacio. Disponible en: https://apps.who.int/iris/bitstream/handle/10665/43983/9789243580418_spa.pdf;jsessionid=B810BE662B FF4D60899D8542D2B24003?sequence=1 Fecha de la consulta 09/06/2020.
53-“Reglamento Sanitario Internacional”. Op. Cit. Artículo 13.
54-“Ebola: what lessons for the International Health Regulations”. Op. Cit.
55-Ídem; SUERIE, Moon et al. Op. Cit., p. 2211-2212.
56-“Budget & Finance Summary”, Organización Mundial de la Salud. Disponible en: http://open.who.int/2018-19/budget-and-financing/summary Fecha de la consulta: 09/06/2020.
57-SUERIE, Moon et al. Op. Cit., p. 2215-2217.
58-Ídem, p. 2219.
59-CASTILLO-CHÁVEZ, Carlos. Op. Cit.

